Osztályozási és szakaszolási tesztek
a Small Gland, Big Problem 4. kiadásából
Roger Kirby professzor, Health Press 2011
A PSA mérés és a digitális rektális vizsgálat fontos szerepet tölt be a bejáratnál, de szinte biztosan további vizsgálatokat kell végezni.
Ultrahang
Ultrahang használható a prosztata méretének és textúrájának felmérésére; az adott technikát transzrektális ultrahangvizsgálatnak nevezzük (vagy TRUS rövidre). A végbélbe egy kenőanyag-szondát helyeznek, ahol magas frekvenciájú hanghullámokat halad át a prosztata. A visszhangok számítógépes analízise, amely a szövetek sűrűségétől függően változik a hullámok között, a prosztata képét hozza létre, amely a képernyőn látható. Az ultrahang egy viszonylag egyszerű és biztonságos eljárás, amely nem túl kényelmetlen, de biopszia nélkül nem lehet véglegesen kimutatni, hogy van-e rák.
Ultrahang-irányított biopszia
Az ultrahanggal vezérelt biopsziát a prosztata apró szövetmintáinak előállítására használják, amelyeket mikroszkóp alatt mikroszkóposan elemezhetjük a patológiai laboratóriumba. A patológus ellenőrizheti, hogy a rák jelen van-e, és ha igen, osztályozza. Valószínűleg biopszia, járóbeteg-járás, a PSA szintje alapján ajánlott.
Az ultrahang használata irányítás céljából egy finom tűs rögzítő szondát helyeznek be a hátsó járatba, amíg el nem éri a prosztatát (a következő oldalon lévő ábrán látható). A vizsgálat nem túl fájdalmas, de éles tűszúrás érzését érezheti, még akkor is, ha helyi érzéstelenítőt használtak, mivel 8-12, vagy néha több mintát veszünk. Az eredményeket általában néhány napon belül elérhetővé kell tenni.
A standard biopszia változata a templát transzperinális biopszia. Ez magában foglalja a finom tű behelyezését a bőrön a koponya és az anus között sokszor, annak érdekében, hogy szövettani mintákat kapjanak a prosztatától tesztelés céljából. Az eljárást általában könnyű általános anesztetikussal végzik, ami lehetővé teszi, hogy több mintát vegyenek be, mint amit a szokásos módszerrel tolerálni lehetne. Ugyancsak csökkenti a fertőzés mértékét, bár az eljárás után néhány napig nehézségbe ütközik a vizelettel.
Fontos azonban értékelni, hogy a prosztata biopszia csak apró mintája az egész mirigynek, így a kis daganatok néha kimaradnak. Ha a PSA a negatív biopsziás eredmény ellenére tovább emelkedik, további biopsziákra lehet szükség. Számos tanulmány kimutatta, hogy a prosztatarák nem valószínű, hogy jelen van olyan emberben, aki három egymást követő negatív biopszia volt; A BPH valószínűleg kiváltotta a PSA emelkedését ebben az esetben.
Általában antibiotikumokat (tablettákat vagy injekciót) kapnak 24 órán keresztül, vagy közvetlenül az eljárás előtt, és akkor tájékoztatni fogják Önt, hogy az előírt antibiotikum tablettákat több napig folytassa. Az eljárás után néhány héttel vizeletben, spermában és / vagy bélmozgásában vér fordulhat elő. Ez egészen normális, de ha bármilyen gondja van, forduljon orvosához. A férfiak 2-5% -ában a biopszia következtében húgyúti fertőzések és szeptikémia fordul elő – ha a vizelés során égő érzést érez, vegye észre, hogy a vizelete felhős és / vagy büdös, úgy találja, hogy normálisnál gyakrabban kell vizelnie, és / vagy olyan hőmérsékletet fejleszt, rázza a támadásokat, és általában rosszul érzi magát, akkor forduljon orvosához. Valószínűleg több antibiotikumot fog felírni, vagy akár kórházba is beadja az antibiotikum kezelését intravénás csepegtetéssel. Az E. coli baktériumok általában felelősek ezekért a problémákért.
A betegek gyakran megkérdezik, vajon a biopszia meg fogja-e jeleníteni a rákot. A test más részeihez (például a csontokhoz) terjedő (metasztatizálás) képesség a magzati ráksejtek sajátosságaitól függ, és a betegség igen későn jelentkezik.

Csontkísérletek
A csontvizsgálatok egy eszköz annak ellenőrzésére, hogy a rák terjedt (metasztatizált) a test körül a csontok felé. Három órával a vizsgálat előtt radioaktív részecskéket (radionuklidokat) tartalmazó keveréket injektál a karba. A részecskék ezután elterjedtek a tested körül; a szkennerre mutató mintájuk olyan “forró pontokat” fedezhet fel, amelyek a rendellenes véráramlás sötét területei – ami azt jelzi, hogy a rák jelen lehet. A “forró pontok” más betegségek, például az ízületi gyulladás és a gerinc ízületi gyulladásának is lehetnek, ezért további vizsgálatok szükségesek lehetnek abnormális beavatkozás okának tisztázásához. Ne aggódj a sugárzás használatával kapcsolatban – az összeg olyan alacsony, hogy az egészségre gyakorolt kockázat elhanyagolható.


Az MRI vagy a mágneses rezonancia képalkotás olyan technika, amellyel erős mágneses mezőt és rádiójeleket használnak a test szekvenciális keresztmetszeteinek vizsgálatához. Az így kapott képek nagyon részletesek – a radiológus és az urológus használhatja őket a prosztata daganatosságának felmérésére és annak ellenőrzésére, hogy más területeken keletkeztek-e másodlagos daganatok. Az eljárás teljesen fájdalommentes, ám egyesek a kórokozó-olvasóban találhatók. Az eredményeknek néhány napon belül elérhetőnek kell lenniük. Ha a közelmúltban biopszia volt, akkor az MRI gyakran 4-6 héten késik, hogy a biopsziás reakció leülepedjen.
Ha bármilyen fémes implantátum, például szívritmus-szabályozó vagy koszorúér-stent van, akkor általában nem lehet MRI-vizsgálatot elvégezni, így a CT-vizsgálat valószínűleg alternatívaként fog megvalósulni.
CT szkennelés
CT vagy számítógépes tomográfia hasonlít az MRI-re, mivel a technika szekvenciális szeleteket ábrázol a testen keresztül, de röntgensugarakat használ fel a képek felépítésére. A CT-vizsgálat nem annyira pontos, mint az MRI a prosztata vizsgálata szempontjából, de sokkal klausztrofóbiásabb. Alkalmanként a CT szkennelést biopsziás tűk irányítására használják, hogy szövettani mintákat kapjanak a megnagyobbodott nyirokcsomókból vagy más lágyrészekből. Azt is alkalmazzák, amikor a sugárterápiát tervezik a prosztata és a rák kezelésére.
Miért nem mindig szükséges a beolvasás?
Bár azt gondolhatja, hogy minden ember, akinél diagnosztizálták a prosztatarákot, valójában 10 ng / ml alatti PSA-val rendelkező férfiaknál a pozitív vizsgálat esélyei annyira alacsonyak, hogy gyakran nem ajánlottak. Sok beteg úgy érzi, megnyugtatja, hogy tudta, hogy a beolvasásuk világos, de ne feledje, hogy a csontvizsgálat hamis pozitív eredményeket adhat, és az MRI-vizsgálatok néha megtévesztőek lehetnek, mivel nem tudják megbízhatóan kimutatni a prosztatán kívüli mikroszkopikus terjedést.
Partin asztalai
Bár a fent leírt tesztek nagyon “csúcstechnológiájúnak” és kifinomultnak tűnnek, sajnos nem mindig adnak pontos választ a kérdésre, hogy “a rák túl van-e terjedve a prosztatán?” Valójában az úgynevezett “Partin’s tables” a rektális vizsgálat eredményei, a PSA szint és a Gleason pontszám még mindig gyakran a legjobb módszer a prosztata kapszulán túl terjedő kockázat becsléséhez.
Ezeket a táblákat Dr. Alan Partin, az Urológia professzora fejlesztette ki a híres Johns Hopkins Egyetemi Kórházban, Baltimore-ban, az USA-ban. Kimutatta, hogy minél kisebb a rák rektális vizsgálata, és annál alacsonyabb a PSA szint és a Gleason pontszám, annál nagyobb a valószínűsége, hogy a rák műtéttel teljesen eltávolítható. Ezek a táblázatok ezért hasznosak lehetnek abban, hogy az orvos, a beteg és a család közösen döntse el a legjobb kezelés lehetőségét.
Szakasz navigáció
Mi a prosztata?
A prosztata egy dió alakú mirigy, amely része a férfi reproduktív rendszernek. Két vagy több résszel vagy szakaszokkal rendelkezik, amelyet egy külső szövetréteg fedez. A prosztata a végbél előtt helyezkedik el, és közvetlenül a húgyhólyag alatt van, ahol a vizeletet tárolják. A húgyhólyagot a húgyhólyag nyakán veszi körül, és folyadékot szolgáltat, ami spermába kerül.
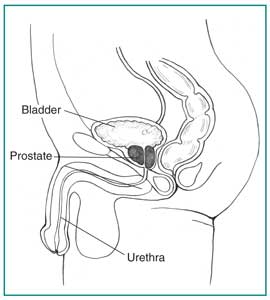 A férfi húgyvezeték oldalnézete
A férfi húgyvezeték oldalnézete
Milyen gyakori prosztata problémák vannak?
A leggyakoribb prosztata-probléma az 50 évesnél fiatalabb férfiakban a gyulladás, a prosztatagyulladás. Prosztata-megnagyobbodás vagy jóindulatú prosztata-hiperplázia (BPH) gyakori probléma. Mivel a prosztata továbbra is férfiaként nő, a BPH a leggyakoribb prosztata-probléma az 50 évesnél idősebb férfiaknál. Az idősebb férfiaknál is fennáll a prosztatarák kockázata, de sokkal kevésbé gyakori, mint a BPH.
Melyek a prosztata problémák tünetei?
A prosztata problémák tünetei lehetnek
- a húgyhólyag retenciója – képtelenség teljesen üríteni a húgyhólyagot
- húgyhólyag-vizelés nyolc vagy több alkalommal naponta
- vizelési sürgősség – a vizelés késleltetésének képtelensége
- vizelet inkontinencia – a véletlen elvesztése a vizeletben
- éjszakai-gyakori vizeletürítés éjszaka
- Probléma a vizelet áramlásától
- gyenge vagy megszakított vizeletáram
- a vizelet elzáródása
- a szokatlan szín vagy szag vizeletében
- fájdalom ejakuláció után vagy vizelés alatt
A különböző prosztata problémák hasonló tüneteket mutathatnak. Például egy prostatitises és egy BPH-val rendelkező ember mindkettő vizelési sürgősséget tapasztalhat. Néha az azonos prosztata probléma tünetei különböznek az egyének körében. Például egy BPH-vel rendelkező embernek problémái lehetnek a vizeletáramlás megkezdésében, míg a másikban a nocturia is tapasztalható. A prosztatarák korai szakaszában egy férfinak nincsenek tünetei. Ennek a zavaros tünetegyüttesnek köszönhetően alapos orvosi vizsgálat és tesztelés létfontosságú.
Hogyan diagnosztizálhatók a prosztata problémák?
Prosztata problémák diagnosztizálásához az egészségügyi szolgáltató digitális rektális vizsgát (DRE) végez. Az egészségügyi szolgáltató kérni fogja a beteget is
- amikor a probléma elkezdődött, és milyen gyakran fordul elő
- milyen tünetek jelentkeznek
- függetlenül attól, hogy visszatérő húgyúti fertőzésekkel rendelkezik-e
- milyen gyógyszereket vesz, mind a vényköteles, mind pedig a pultnál megvásárolt gyógyszereket
- a folyadék mennyiségét, amelyet rendszerint naponta fogyaszt
- hogy koffeint és alkoholt fogyaszt
- az általános kórelőzményéről, beleértve minden nagyobb betegséget vagy műtétet
E kérdésekre adott válaszok segítenek az egészségügyi szolgáltatónak azonosítani a problémát vagy meghatározni, hogy milyen orvosi vizsgálatok szükségesek. A BPH diagnosztizálása orvosi vizsgálatok és tesztek sorozatát igényelheti.
Hogyan történik a digitális rektális vizsga (DRE)?
A DRE a prosztata fizikai vizsgálata. Az egészségügyi szolgáltató megkéri a pácienőt, hogy könyököljön egy asztalon vagy hazudjon az oldalán, miközben a térdét mellkasához tartja. Az egészségügyi szolgáltató egy kesztyűs, kenetelt ujjat csúsztat a végbélbe, és úgy érzi, a mellette fekvő prosztata része. A DRE enyhén kényelmetlen lehet, de rövid. Ez a vizsga feltárja, hogy a prosztata bármilyen rendellenességet igényel-e, amely több vizsgálatot igényel. Ha fertőzés gyanúja merül fel, az egészségügyi szolgáltató a DRE alatt masszírozhatja a prosztatát, hogy folyadékot nyerjen mikroszkóp segítségével. Ez a vizsga általában először történik. Számos egészségügyi szolgáltató végez a DRE-t rutinszerű fizikai vizsga részeként az 50 éves vagy annál idősebb férfiak esetében, némelyek 40 éves korban is, függetlenül attól, hogy a férfi vizelési problémái vannak-e.
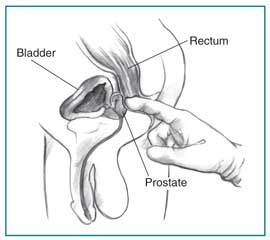 Digitális rektális vizsga
Digitális rektális vizsga
Mi az első teszt a prosztata problémák felderítésére?
Az első teszt a prosztata problémáinak kimutatására vérvizsgálat a prosztata-specifikus antigén (PSA) mérésére, amely csak a prosztata mirigyéből áll. Ez a teszt gyakran szerepel a rutinszerű fizikai vizsgákon az 50 évesnél idősebb férfiaknál. Mivel az afroamerikai férfiak magasabb arányban jutnak el és halnak meg a prosztatarákban, mint az Egyesült Államokban más faji vagy etnikai csoportokból származó férfiak, az orvosi szervezetek javasolják a PSA vérvizsgálatot kell adni az afrikai férfiak 40 éves korában. Az orvosi szervezetek javasolnak PSA-vérvizsgálatot is, amely 40 éves koruktól kezdődik, olyan férfiak esetében, akiknek a családja a prosztatarákban előfordult. Néhány egészségügyi szervezet javasolja PSA-vérvizsgálat elvégzését minden 40 éves kortól kezdve.
Ha vizelési problémák merülnek fel, vagy ha a PSA vérvizsgálata problémát jelez, további tesztek rendelhetők. Ezek a vizsgálatok szükségessé tehetik a beteg számára étrendjének vagy folyadékbevitelének megváltoztatását vagy a gyógyszerfelvétel leállítását. Ha a vizsgálatok során a műszereket a húgycsőbe vagy a végbélbe helyezik, az antibiotikumok a vizsgálat előtt és után is beadhatók a fertőzés megelőzésére.
Miért történt a prosztata-specifikus antigén (PSA) vérvizsgálat?
A prosztatarák kimutatására vagy kizárására PSA-vérvizsgálatot végeznek. A vérben a PSA mennyisége gyakran magasabb a prosztatarákban szenvedő férfiaknál. Az emelkedett PSA szint azonban nem feltétlenül jelenti a prosztatarákot. Az Amerikai Egyesült Államok Élelmiszer- és Gyógyszer-Igazgatósága jóváhagyta a DRE-vel együtt alkalmazott PSA-vérvizsgálatot, hogy segítsen kimutatni a prosztatarákot 50 éves vagy annál idősebb férfiaknál, valamint a prosztataráknak a kezelés után történő megfigyelésére. Mindazonáltal sokan nem ismertek arról, hogy hogyan lehet értelmezni a PSA-vérvizsgálatot, képesek megkülönböztetni a rákot és olyan problémákat, mint a BPH és a prosztatagyulladás, és a legjobb lépést, ha a PSA szint magas.
A DRE mellett végzett PSA vérvizsgálat javítja a prosztatarák kimutatását. A tesztről azonban ismert, hogy viszonylag nagy a hamis pozitív arány. A PSA-vérvizsgálat a prosztata több, orvosilag jelentéktelen csomóját vagy növekedését is, a daganatokat nevezheti meg. Az egészségügyi szolgáltatóknak és a betegeknek mérlegelniük kell a PSA vérvizsgálat előnyeit a követési diagnosztikai tesztek kockázatával szemben. A prosztatarák diagnosztizálásához használt eljárások jelentős mellékhatásokat, például vérzést és fertőzést okozhatnak.
Milyen további vizsgálatok vannak a prosztata problémák felderítésére?
Ha a DRE vagy a PSA vérvizsgálata azt jelzi, hogy probléma merül fel, az egészségügyi szolgáltató további vizsgálatokat tehet, beleértve a vizeletvizsgálatot, az urodinamikai teszteket, a cisztoszkópiát, a hasi ultrahangot, a transzverzális ultrahangot prosztata biopsziával és képalkotó vizsgálatokat, például a mágneses rezonancia képalkotást (MRI ) vagy számítógépes tomográfia (CT) vizsgálat.
vizeletvizsgálat
A vizeletvizsgálat vizeletminta vizsgálata abnormális anyagokra vagy fertőzés jeleire. A vizeletmintát egy különleges tárolóban gyűjtik be az egészségügyi szolgáltató irodájában vagy kereskedelmi létesítményében, és ugyanazon a helyen tesztelhetők, vagy elemzés céljából laborba küldhetők.
Ha fertőzés gyanúja merül fel, az egészségügyi szolgáltató kérheti, hogy a vizeletmintát két vagy három tartályban összegyűjtsék egyetlen vizelés alatt, hogy segítsen megtalálni a fertőzés helyét. Az első gyűjtemény után az egészségügyi szolgáltatónak meg kell állítania a betegnél a vizeletet egy prosztata masszázsra, mielőtt több vizeletet gyűjtene. Ha a fertőzés jelei megjelenik az első tartályban, de nem a többiekben, a fertőzés valószínűleg a húgycsőben található. Ha a vizelet jelentősen több baktériumot tartalmaz, miután a prosztata masszázs vagy a baktériumok a prosztata folyadékban vannak, a fertőzés valószínűleg a prosztata.
Urodinamikai tesztek
Az urodinamikai vizsgálat olyan eljárás, amely megvizsgálja, hogy a hólyag, a sphincter és a húgycső mennyire tárolja és felszabadítja a vizeletet. A legtöbb urodinamikai vizsgálat a húgyhólyag vizelési képességére összpontosít, és folyamatosan és teljesen üres. Ha úgy tűnik, hogy a prosztata problémája összefügg a vizelet elzáródásával, az egészségügyi szolgáltató javasolhat olyan teszteket, amelyek mérik a hólyagnyomást és a vizelet áramlási sebességét. Az egyik vizsgálat egy speciális eszközbe történő vizelést foglal magában, amely meghatározza, hogy a vizelet milyen gyorsan áramlik, és rögzíti, hogy hány másodpercig tart a csúcsáram eléréséhez. Egy másik vizsgálati módszer a postvizet visszamaradó, a húgyhólyagban maradt vizelet mennyiségét, amikor a vizelés megáll. A gyenge vizeletáram és a vizeletvisszatartás a húgycső szorító prosztata által okozott vizelethagyás jele lehet. Néhány urodinamikai vizsgálatot érzéstelenítés nélkül végeznek az egészségügyi szolgáltató irodájában. Más urodinamikai vizsgálatokat végeznek az egészségügyi szolgáltató irodájában, járóbeteg-központjában vagy helyi érzéstelenítéssel ellátott kórházban.
cisztoszkópia
A cisztoszopia olyan eljárás, amely lehetővé teszi az egészségügyi szolgáltató számára, hogy az alsó húgyutakban elzáródásokat keressen. A cisztoszkóp egy csöves eszköz, amely a húgycső és hólyag belsejébe néz. Miután az oldat megdermedt a pénisz belsejében, az egészségügyi szolgáltató beiktatja a cisztoszkópot a pénisz csúcsán levő nyíláson keresztül az alsó húgyvezetékbe. A cisztoszkóppal átnézve az egészségügyi szolgáltató meghatározhatja a vizelet elzáródásának helyét és mértékét. A cisztoszkópiát egy egészségügyi szolgáltató irodájában, járóbeteg-központjában vagy helyi érzéstelenítéssel ellátott kórházban végzik. Az eljárást rendszerint egy urológ, egy orvos végzi, aki a húgyúti és a férfi reproduktív rendszer kezelésére szakosodott.
Abdominális ultrahang
Az ultrahang egy olyan eszközt használ, amelyet úgynevezett átalakítónak neveznek, amely visszaverődik a biztonságos, fájdalommentes hanghullámoktól a szervektől, hogy képet alkosson a szerkezetükről. A transzducer különböző szögekbe mozgatható, hogy lehetővé tegye különböző szervek vizsgálatát. A hasi ultrahangban az egészségügyi szolgáltató egy gélt alkalmaz a páciens hasába, és mozgatja a kézi transzduktort a bőr felett. A gél lehetővé teszi a jelátalakító számára, hogy egyszerűen siklik, és javítja a jelek továbbítását. Az eljárást egészségügyi szakemberek irodájában, járóbeteg-központjában vagy kórházában végzik, amelyet egy speciálisan képzett szakember végez, és orvos, általában radiológus – az orvosi képalkotással foglalkozó orvos értelmezi. Anesztézia nem szükséges. A hasi ultrahang képes képet képezni a teljes húgyúti traktusról. A képek a vizeletben a prosztata vizelethullásából eredő károsodásokat vagy rendellenességeket mutathatnak.
Transrectalis ultrahang és prosztata biopszia
A transzverzális ultrahangot leggyakrabban a prosztata vizsgálatára használják. Egy transzrektális ultrahangban az egészségügyi szolgáltató egy mérőeszközhöz képest kissé nagyobb daganatot helyez be az ember végbélébe a prosztata mellett. Az ultrahangos kép a prosztata méretét és az abnormális megjelenésű területeket, például a daganatokat mutatja. A transzrektális ultrahang nem tudja véglegesen meghatározni a prosztatarákot.
Annak megállapítására, hogy egy daganat rákos-e, az egészségügyi szolgáltató a transzduktor és ultrahang képeket használja a daganat tűt irányításához. A tűt ezután néhány darab prosztataszövet eltávolítására használják mikroszkópos vizsgálat céljából. Ez a folyamat, az úgynevezett biopszia, feltárja, hogy van-e prosztatarák. A transzverzális ultrahangot a prosztata biopsziájával általában egy egészségügyi szakember irodájában, járóbetegében vagy kórházban végezik, fényérzékenységgel és helyi érzéstelenítéssel. A biopsziás prosztataszövetet laboratóriumban egy patológus vizsgálja – egy orvos, aki a betegségek diagnosztizálására specializálódott.
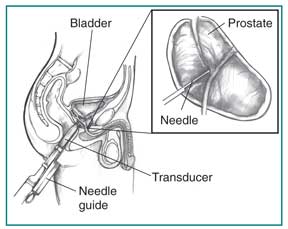 Tansrectalis ultrahang prosztata biopsziával
Tansrectalis ultrahang prosztata biopsziával
MRI és CT vizsgálat
Az MRI olyan vizsgálat, amely röntgenfelvételek nélkül készít felvételeket a test belső szervekről és a lágy szövetekről. Az MRI gépek rádiós hullámokat és mágneseket használnak részletes képek készítésére. Az MRI is tartalmazhat festék injekciót. A CT-vizsgálat x-sugarak és számítógépes technológia kombinációját használja háromdimenziós (3-D) képek készítéséhez. A CT vizsgálat tartalmazhat egy festék befecskendezését is. Az MRI- és CT-képek segíthetnek a rendellenes szerkezetek azonosításában a húgyutakban, de nem különböztethetők meg a rákos daganatok és a nem-vírusos prosztata-megnagyobbodás között. Miután a biopszia megerősítette a rákot, ezek a képalkotási módszerek megmutatják, milyen messzire terjed a rák. Az MRI-kat és a CT-t általában egy járóbeteg-centrumban vagy kórházban végzik egy speciálisan képzett szakember, és egy radiológus értelmezi; anesztézia nem szükséges. MRI esetén a könnyű szedáció alkalmazható olyan személyek számára, akik félelemtől szenvednek.
Mi történik a prosztata tesztek után?
Az urodinamikai tesztek és a cisztoszopópia enyhe diszkomfortot okozhat néhány órával az eljárások után. Ha félórányi vizet vesz fel 2 órán keresztül, segíthet csökkenteni a kényelmetlenséget. Az egészségügyi szolgáltató javasolhatja, hogy meleg vizes fürdőt, vagy meleg, nedves mosogatószert tartson a húgycső nyílásán, hogy megkönnyítse a kellemetlen érzést. A prosztata biopszia fájdalmat okozhat a végbél és a perineum területén, ami a végbél és a koponya között van. A prosztata biopszia szintén vizet és spermát hozhat létre.
A fertőzés megelőzésére antibiotikumot 1 vagy 2 napig lehet előírni.
A fertőzés jeleit – beleértve a fájdalmat, a hidegrázást vagy a lázot – azonnal hívja egészségügyi szolgáltatóját.
Milyen hamar lesz elérhető a prosztataminta?
Az egyszerű orvosi vizsgálatok eredményei, például néhány urodinamikai vizsgálat, cisztoszkópia és hasi ultrahang gyakran rendelkezésre állnak a vizsgálat után. Az egyéb orvosi vizsgálatok, például a PSA-vérvizsgálat és a prosztata-szövet biopszia eredményei több napig is eltarthatnak. Az egészségügyi szolgáltató beszélni fog a beteggel az eredményekről és a lehetséges kezelésekről.
Étkezés, étrend és táplálkozás
Az étkezés, a táplálkozás és a táplálkozás nem bizonyított szerepet a prosztata problémák okozásában és megelőzésében.
Klinikai vizsgálatok
A National Institute of Diabetes, Emésztési és Vesebetegségek (NIDDK) és az Országos Egészségtudományi Intézetek (NIH) más elemei számos betegség és állapotfelmérés támogatását és támogatását támogatják.
Mik a klinikai vizsgálatok, és helyes Önnek?
A klinikai vizsgálatok a klinikai kutatás részét képezik, és az összes orvosi előrelépés középpontjában állnak. A klinikai vizsgálatok új utakat tárnak fel a betegség megelőzésére, felderítésére vagy kezelésére. A kutatók klinikai vizsgálatokat is alkalmaznak az ellátás egyéb szempontjaira, például a krónikus betegek életminőségének javítására. Tudja meg, hogy a klinikai vizsgálatok megfelelőek-e az Ön számára.
Milyen klinikai vizsgálatok vannak nyitva?
A jelenleg nyitott és felvett klinikai vizsgálatok a www.ClinicalTrials.gov címen tekinthetők meg.
Ez a tartalom az Országos Egészségügyi Intézetek egy részét szolgálja a Nemzeti Diabétesz, Emésztési és Vesebetegek Intézete (NIDDK). A NIDDK a kutatási eredményeket a klíringházak és oktatási programok révén fordítja és terjeszti a betegek, az egészségügyi szakemberek és a nyilvánosság egészségének és betegségének megismerésére és megértésére. A NIDDK által készített tartalmat alaposan áttekinti a NIDDK tudósai és más szakértők.
A NIDDK köszönetet mond:
Steven A. Kaplan, M. D., Weill Cornell Medical College; Michel A. Pontari, egyetemi tanár, Temple University Medical School
Lépjen kapcsolatba velünk
Az Országos Diabétesz és Emésztési és Vesebetegségek Intézete
Egészségügyi Információs Központ
Ha a prosztata rákos szűrővizsgálat eredménye nem normális
Ha a korai kimutatási vizsgálatok eredményei – a prosztata-specifikus antigén (PSA) vérvizsgálat és / vagy a digitális rektális vizsgálat (DRE) – azt sugallják, hogy prosztatarákot okozhat, orvosa más vizsgálatokat is végezhet, például transzrektális ultrahangot és Prosztata biopszia, hogy megtudja.
Transzverzális ultrahang (TRUS)
Ehhez a teszthez egy kis szondát kell megkenni az ujja szélén, és be kell helyezni a végbélbe. A szonda hangos hullámokat ad, amelyek belépnek a prosztatába, és visszhangokat hoznak létre. A szonda felveszi a visszhangokat, és egy számítógép fekete-fehér képet ad a prosztatának.
Ez az eljárás gyakran kevesebb, mint 10 percet vesz igénybe, és orvosi rendelőben vagy járóbeteg-klinikán történik. Bizonyos nyomást fog érezni, ha a TRUS-próbát a végbélbe helyezi, de általában nem fájdalmas. A terület az eljárás előtt elakadhat.
A TRUS-t nem használják a prosztatarák szűrővizsgálataként, mert nem mindig tudja megmondani a különbséget a normál szövet és a rák között. Ehelyett leggyakrabban prosztatarákot keresnek, ha az embernek tünetei vannak, vagy abnormális PSA-szintet vagy digitális rektális vizsga (DRE) van. A prosztata biopszia során is alkalmazzák a biopsziás tűket a prosztata megfelelő területére.
A TRUS más helyzetekben is hasznos. Használható a prosztata mirigy méretének mérésére, amely segíthet a PSA-sűrűség meghatározásában, és befolyásolhatja azt is, hogy melyik kezelési lehetőség van az ember számára. A TRUS-t a prosztatarák kezelésének néhány formája során is használják.
Prosztata biopszia
A biopszia olyan eljárás, amelyben a prosztata kis mintáit eltávolítják, majd mikroszkóp alatt vizsgálják. A mag tűs biopszia a prosztatarák diagnosztizálásához használt fő módszer. Ezt rendszerint egy urológ, egy sebész végzi, aki a nemi szervek és a húgyutak rákos megbetegedését kezeli, amely magában foglalja a prosztata betegséget.
A TRUS használatával a prosztata “látja”, az orvos gyorsan behelyez egy vékony, üreges tűt a végbél falán keresztül és a prosztata felé. Amikor a tű ki van húzva, eltávolít egy kis hengeres (mag) prosztataszövetet. Ez többször megismétlődik. A legtöbb urológus körülbelül 12 magmintát vesz át a prosztata különböző részeitől.
Bár az eljárás fájdalmasnak tűnik, minden egyes biopszia általában csak egy rövid kényelmetlenséget okoz, mivel egy speciális, rugós beteget tartalmazó biopsziás eszközzel történik. A készülék egy másodperc törtrészével behelyezi és eltávolítja a tűt. A legtöbb biopsziás orvos a helyi érzéstelenítéssel elsötétíti a területet. Lehet, hogy megkérdezheti orvosát, ha tervezi ezt.
A biopszia körülbelül 10 percet vesz igénybe, és általában az orvosi rendelőben történik. Valószínűleg antibiotikumokat fognak adni a biopszia előtt, esetleg egy vagy két nappal a fertőzés kockázatának csökkentése érdekében.
Néhány nappal az eljárás után néhány kellemetlenség érzed magad a területen, és feltehetőleg vér jelenik meg a vizelettel. Előfordulhat, hogy valamilyen könnyű vérzést észlel a végbélből, különösen ha aranyér is van. Sok ember észreveszi a vérét a spermájukban, vagy rozsdás színű spermával rendelkezik. Ez eltarthat néhány hétig a biopszia után, attól függően, hogy milyen gyakran ejakulál.
A biopszia mintáit elküldjük egy laborba, ahol mikroszkóppal nézzük meg, hogy rákos sejteket tartalmaz-e. Ha rákot észlelnek, azt is hozzárendelik fokozat. Ezt gyakran a Gleason pontszám (vagy Gleason összeg). A legtöbb Gleason pontszám 6-tól 10-ig terjed (bár alacsonyabbak lehetnek). Minél magasabb a Gleason-pontszám, annál valószínűbb, hogy a rák gyorsan nő és gyorsan terjed.
A biopsziás eredmények (patológiás jelentés formájában) általában 1-3 napig tartanak, de néha hosszabb ideig is eltarthat.
Még akkor is, ha sok mintát vesz, a biopsziák még mindig hiányoznak a rákban, ha egyik biopsziás tű sem halad át rajta. Ezt nevezik a álnegatív eredmény. Ha orvosa továbbra is erős gyanúja van a prosztataráknak (pl. A PSA szintje nagyon magas), szükség lehet ismételt biopsziára annak érdekében, hogy biztos lehet benne.
Prosztata biopszia eredményeit néha hívják gyanús. A patológus olyan kifejezéseket használhat, mint a prosztata intraepitheliális neoplazia (PIN), atipikus kis acinus proliferáció (ASAP vagy csak atypia) vagy proliferatív gyulladásos atrófia (PIA). A gyanús eredmények azt jelentik, hogy a sejtek nem úgy tűnnek, mint a rák, de ezek sem tűnnek teljesen normálisnak. Ha a biopszia eredményei gyanúsak, orvosa meg kívánja ismételni a biopsziát.
További információ a prosztata biopsziák lehetséges eredményeiről a weboldal Prostate Pathology részében található.

Kommentek
Kommenteléshez kérlek, jelentkezz be: