Hogyan diagnosztizálhatjuk a prosztata fertőzést?
Hogy érzi magát (a tünetei) segít orvosát diagnosztizálni.
A prostatitis négy típusa létezik:
- Krónikus Prostatitis / krónikus kismedencei fájdalom szindróma (CP / CPPS)
- Krónikus bakteriális prostatitis
- Akut (hirtelen) bakteriális prostatitis
- Tünetmentes gyulladásos prostatitis
Krónikus Prostatitis / krónikus kismedencei fájdalom szindróma (CP / CPPS)
A CP / CPPS a leggyakoribb típusú prosztatagyulladás.
Néhány jel:
- Hiba vizelés (és néha fájdalom vizeléssel)
- A húgyhólyag, a herék és a pénisz fájdalmai, valamint a nemi szervek és az anus
- Hiba és fájdalom ejakulációval
Krónikus bakteriális prostatitis
Ez az egészségügyi probléma hosszú és hosszú időre megy keresztül.
Néhány jel:
- Égető érzés vizelés közben
- Gyakran vizelni kell (főleg éjszaka)
- A húgyhólyag, a herék és a pénisz fájdalmai, valamint a nemi szervek és az anus
- Fájdalmas ejakuláció
Akut (hirtelen) bakteriális prostatitis
A probléma tünetei hirtelen és fájdalmasak. Lehet, hogy azonnal orvosi ellátást keres.
- Hidegrázás
- Láz
- Súlyos égetés vizelés közben
- A hólyag ürítése
Tünetmentes gyulladásos prostatitis
Önnek nincs jele az ilyen típusú prosztatitisnek. Lehet, hogy más problémáinak ellenõrzése közben megtalálható.
Prosztatarák vizsgálata
A legtöbb prosztatarákot először prosztata-specifikus antigén (PSA) vérvizsgálattal vagy digitális végbélvizsgálattal (DRE) vizsgálják. (Lásd Prosztata-rák megelőzése és korai felismerés.) A korai prosztatarákok általában nem okoznak tüneteket, de előrehaladottabb rákokat először a tünetek okoznak.
Ha a rák gyanúja áll fenn a szűrővizsgálatok vagy tünetek eredményei alapján, a diagnózis megerősítéséhez tesztekre lesz szükség. A prosztatarák tényleges diagnózisa csak prosztata biopsziával végezhető el.
Orvostörténet és fizikai vizsga
Ha az orvos gyanítja, hogy prosztatarákot okozhat, kérni fogja Önt bármely olyan tünetről, mint amilyen a vizelet vagy a szexuális probléma, és mennyi ideig tartott nekik. Megkérdezheted a lehetséges kockázati tényezőket is, beleértve a családtörténetet is.
Orvosa is megvizsgálja Önt. Ez magában foglalhatja a digitális rektális vizsga (DRE), amelynek során az orvos kesztyűs, kenhető ujját behelyezi a végbélbe, és érezni fogja a prosztata esetleges rákosodásait vagy kemény területeit. Ha van rákod, a DRE néha segít megmondani, hogy csak a prosztata egyik oldalán van-e, ha mindkét oldalon van, vagy valószínűleg átterjed a prosztata felett a közeli szövetekre.
Orvosa megvizsgálhatja testének más területeit is. Lehet, hogy megrendelheti a teszteket.
PSA vérvizsgálat
A prosztata-specifikus antigén (PSA) vérvizsgálatot elsősorban prosztatarák kimutatására használják férfiaknál a tünetek nélkül (lásd Prosztata rákmegelőzés és korai felismerés). Ez egyike azon első teszteknek is, akik olyan tünetekkel küzdenek, melyeket a prosztatarák okozhat.
A legtöbb prosztatarák nélküli férfi PSA-szintje 4 nanogramm / ml (ng / ml) alatt van. A prosztatarák esélye felemelkedik, ahogy a PSA szint emelkedik.
Amikor a prosztatarák kialakul, a PSA szint általában meghaladja a 4-et. Mégis, a 4 alatti szint nem garantálja, hogy az embernek nincs rákja. A 4-nél alacsonyabb PSA-val rendelkező férfiak körülbelül 15% -ánál a prosztatarák a biopszián alapul.
A 4 és 10 éves PSA-szinttel rendelkező férfiak körülbelül egynegyede esélye van prosztatarákra. Ha a PSA több, mint 10, a prosztatarák esélye több mint 50%.
Amikor megvizsgáljuk, hogy a prosztata biopsziát keressük-e a rákkutatásra, nem minden orvos használja ugyanazt a PSA-határoló pontot. Néhányan azt tanácsolhatják, ha a PSA 4 vagy magasabb, míg mások javasolhatják, hogy alacsonyabb szinten kezdjenek, mint például a 2.5 vagy a 3. Egyéb tényezők, például életkor, faji és családi előzmények, befolyásolhatják ezt a döntést.
A PSA teszt hasznos lehet akkor is, ha már diagnosztizálták a prosztatarákot.
- A prosztatarákkal diagnosztizált férfiaknál a PSA-teszt a fizikális vizsgaeredményekkel és a tumor fokozattal együtt alkalmazható (a biopsziában meghatározottak szerint, melyeket továbbiakban ismertetnek), hogy eldönthessék, hogy szükség van-e más vizsgálatokra (például CT-vizsgálatokra vagy csontvizsgálatokra).
- A PSA teszt része a beavatkozásnak (meghatározza a rákos stádiumot), és segít megmondani, hogy a rákot valószínűleg továbbra is a prosztata mirigyére korlátozzák. Ha a PSA szintje nagyon magas, akkor a rákos betegség valószínűleg túlterjedt a prosztata felett. Ez befolyásolhatja a kezelés lehetőségeit, mivel a terápia egyes formái (például a műtét és a sugárzás) valószínűleg nem segítenek, ha a rák a nyirokcsomókra, csontokra vagy más szervekre terjed.
- A PSA-tesztek szintén fontos szerepet játszanak a prosztatarák megfigyelésében a kezelés alatt és után (lásd PSA-szintek a kezelés alatt és után).
Transzverzális ultrahang (TRUS)
Ehhez a teszthez egy kis szondát kell megkenni az ujja szélén, és be kell helyezni a végbélbe. A szonda hangos hullámokat ad, amelyek belépnek a prosztatába, és visszhangokat hoznak létre. A szonda felveszi a visszhangokat, és egy számítógép fekete-fehér képet ad a prosztatának.
Az eljárás gyakran kevesebb, mint 10 percet vesz igénybe, és orvosi rendelőben vagy járóbeteg-klinikán történik. Bizonyos nyomást fog érezni, amikor a tapintó be van helyezve, de általában nem fájdalmas. A terület az eljárás előtt elakadhat.
A TRUS-t gyakran arra használják, hogy a prosztatát nézze, ha az ember magas PSA-szinttel rendelkezik, vagy rendellenes DRE eredményt mutat. A prosztata biopszia során is alkalmazzák a tűket a prosztata megfelelő területére.
A TRUS más helyzetekben is hasznos. Használható a prosztata mirigy méretének mérésére, amely segíthet meghatározni a PSA-sűrűséget (a prosztata rákmegelőzés és korai detektálás), és befolyásolhatja azt is, hogy melyik kezelési lehetőség van az embernek. A TRUS-t a kezelés egyes formái, például a brachyterápia (belső sugárkezelés) vagy a krioterápia során is használják.
Prosztata biopszia
Ha bizonyos tünetek vagy az olyan vizsgálatok eredményei, mint például a PSA-vérvizsgálat vagy a DRE azt sugallja, hogy prosztatarák lehet, akkor orvosa elvégzi a prosztata biopsziáját.
A biopszia olyan eljárás, amelyben a prosztata kis mintáit eltávolítják, majd mikroszkóp alatt vizsgálják. A mag tűs biopszia a prosztatarák diagnosztizálásához használt fő módszer. Ezt rendszerint egy urológ, egy sebész végzi, aki a nemi szervek és a húgyutak rákos megbetegedését kezeli, amely magában foglalja a prosztata betegséget.
A TRUS használatával a prosztata “látja”, az orvos gyorsan behelyez egy vékony, üreges tűt a végbél falán keresztül és a prosztata felé. Amikor a tűt kihúzzák, eltávolítja a prosztataszövet egy kis hengerét (magját). Ez többször megismétlődik. A legtöbb urológus körülbelül 12 magmintát vesz át a prosztata különböző részeitől.
Bár az eljárás fájdalmasnak tűnik, minden egyes biopszia általában csak egy rövid kényelmetlenséget okoz, mivel egy speciális, rugós beteget tartalmazó biopsziás eszközzel történik. A készülék egy másodperc törtrészével behelyezi és eltávolítja a tűt. A legtöbb orvos, aki a biopsziát végzi, a területet először a helyi prosztata mellé helyező érzéstelenítéssel fogja be. Lehet, hogy megkérdezheti orvosát, ha tervezi ezt.
A biopszia körülbelül 10 percet vesz igénybe, és általában az orvosi rendelőben történik. Valószínűleg antibiotikumokat kapnak a biopszia előtt, esetleg egy vagy két nappal a fertőzés kockázatának csökkentése érdekében.
Néhány nappal az eljárás után néhány kellemetlenség érzed magad a területen, és feltehetőleg vér jelenik meg a vizelettel. Előfordulhat, hogy valamilyen könnyű vérzést észlel a végbélből, különösen ha aranyér is van. Sok ember észreveszi a vérét a spermájukban, vagy rozsdás színű spermával rendelkezik, amely több hétig is eltarthat a biopsziát követően, attól függően, hogy milyen gyakran szed.
A biopsziás mintáidat egy laborba küldik, ahol mikroszkópra nézik, hogy rákos sejteket tartalmaznak-e. Ha rákot észlelnek, azt is hozzárendelik fokozat (lásd a következő részt). Az eredmények (patológiás jelentés formájában) általában legalább 1-3 napig tartanak, de néha hosszabb ideig is eltarthat.
Még akkor is, ha sok mintát vesz, a biopsziák még mindig hiányoznak a rákban, ha egyik biopsziás tű sem halad át rajta. Ezt nevezik a álnegatív eredmény. Ha orvosa továbbra is erős gyanúja van a prosztataráknak (pl. A PSA szintje nagyon magas), szükség lehet egy ismétlődő biopszia biztosítására.
Grade prosztatarák (Gleason score vagy Grade Group)
A rák minősége azon alapul, hogy a rák milyen kóros a mikroszkóp alatt. A magasabb fokú rákok abnormálisabbnak tűnnek, és nagyobb valószínűséggel nőnek és terjednek gyorsan. Két fő módja van a prosztata-rák minőségének mérésére.
Gleason pontszám
A Gleason rendszer értékeket oszt meg, attól függően, hogy a rák mennyire hasonlít a normál prosztataszövetre.
- Ha a rák nagyon hasonlít a normál prosztataszövetre, 1-es fokozat van rendelve.
- Ha a rák nagyon rendellenesnek tűnik, 5-ös fokozatú.
- A 2-4. Osztályok jellemzői a szélsőségek között.
Majdnem minden rák a 3. vagy annál magasabb fokozatú; az 1. és a 2. osztályt gyakran nem használják.
Mivel a prosztatarákok gyakran különböző fokozatú területekkel rendelkeznek, a rák legnagyobb részét alkotó 2 területre van besorolva. Ezeket a 2 fokozatot adjuk hozzá Gleason pontszám (más néven Gleason összeg).
Az első szám a leggyakoribb a tumorban. Például, ha a Gleason pontszám 3 + 4 = 7, akkor azt jelenti, hogy a legtöbb daganat a 3. fokozat, a kisebb pedig a 4. fokozat, és a Gleason-pontszám 7-re kerül.
Bár a leggyakrabban a Gleason pontszám a rák legnagyobb részét képező két területen alapul, vannak kivételek, ha a biopsziás minta rengeteg magas rákot vagy 3 fokozatot tartalmaz, beleértve a magas rákot is. Ezekben az esetekben a Gleason pontszám meghatározásának módja módosult, hogy tükrözze a rák agresszív (gyorsan növekvő) jellegét.
Elméletileg a Gleason pontszám 2 és 10 között lehet, de a 6 alatti pontszámok ritkán használatosak.
A prosztatarákokat gyakran 3 csoportra osztják, a Gleason pontszám alapján:
- Rákos a Gleason pontszám 6 vagy kevesebb lehet hívni jól differenciált vagy alacsony minőségű.
- Rákos a Gleason pontszám 7 lehet hívni mérsékelten differenciált vagy közepes fokozatú.
- Rákos megbetegedések Gleason pontszámok 8-10 lehet hívni rosszul differenciált vagy magas fok.
Grade csoportok
Az elmúlt évek során az orvosok rájöttek arra, hogy a prosztatarák nem csak e három csoportra osztható. Például a Gleason pontszám 3 + 4 = 7 rákos férfiak általában jobban járnak, mint a 4 + 3 = 7 rákos betegek. Hasonlóképpen, a Gleason pontszám 8 rákos férfiak általában jobban járnak, mint a Gleason 9 vagy 10-es pontszámai.
Emiatt az orvosok fokozatosan fejlődtek (1-től 1-ig terjedő) (fokozatosan növekvő és lassan terjedő) csoportokat (valószínűleg gyorsan nőnek és terjednek).
- Grade 1. csoport = Gleason 6 (vagy kevesebb)
- Grade 2 csoport = Gleason 3 + 4 = 7
- Grade 3 csoport = Gleason 4 + 3 = 7
- 4. osztály: Gleason 8
- Osztály 5-ös csoport = Gleason 9-10
A Grade-csoportok valószínűleg idővel helyettesítik a Gleason-pontszámot, de jelenleg egy biopszia-kórtani jelentésben láthatja az egyiket (vagy mindkettőt).
Egyéb információk egy patológiai jelentésben
A rák minősége (ha jelen van) a patológiai jelentés gyakran más információkat tartalmaz a rákról, mint például:
- A rákot tartalmazó biopszia magminták száma (például “12-ből 12”)
- A rák százalékos aránya az egyes magokban
- Függetlenül attól, hogy a rák az egyik oldalon (bal vagy jobb) a prosztata vagy mindkét oldalon (bilaterális)
Gyanús eredmények
Néha, amikor a prosztata sejteket látják, nem tűnnek ráknak, de ezek sem teljesen normálisak.
Prosztata intraepitheliális neoplazia (PIN): A PIN kódban változások vannak a prosztata sejtek megjelenésében, de az abnormális sejtek nem úgy néznek ki, mint a prosztata más részei (például a rákos sejtek). A PIN-kód gyakran két csoportra tagolódik:
- Alacsony minőségű PIN: a prosztata sejtek mintázata majdnem normális
- Kiváló minőségű PIN kód: a sejtek mintázata abnormálisabbnak tűnik
Sok ember kezd dolgozni alacsony minőségű PIN korai életkorban, de nem szükségszerűen prosztatarákot fejlesztenek ki. Az alacsony minőségű PIN kód fontossága a prosztatarákkal kapcsolatban még mindig nem tisztázott. Ha prosztata biopszia esetében alacsony szintű PIN-t jelentenek, akkor a betegek követése általában ugyanaz, mintha semmi abnormális nem volna látható.
Ha kiváló minőségű PIN-kódot egy biopsziában találnak, körülbelül egy ötödik esély van arra, hogy a rák már jelen van máshol a prosztatában. Ezért az orvosok gyakran figyelik a magas minőségű PIN-kóddal rendelkező férfiakat, és tanácsot adhatnak egy ismételt prosztata biopsziára, különösen akkor, ha az eredeti biopszia nem vett fel mintákat a prosztata minden részéből.
Atipikus kis acinárius proliferáció (ASAP): Ezt is meg lehet hívni glandularis atypia vagy atípusos mirigy proliferáció. Lehet, hogy csak “rákosnak gyanúsnak” számítanak. Mindezek a kifejezések azt jelentik, hogy a sejtek úgy tűnnek, mintha rákosak lennének mikor a mikroszkóp alatt láthatók, de túl kevés ahhoz, hogy biztosak legyünk. Ha az egyik ilyen kifejezést használják, nagy a valószínűsége annak, hogy a prosztatában is van rák, ezért sok orvos javasolja néhány hónapon belül ismételt biopsziát.
Proliferatív gyulladásos atrófia (PIA): A PIA-ban a prosztata sejtek kisebbek a normálisnál, és gyulladás jelei vannak a területen. A PIA nem rák, de a kutatók úgy vélik, hogy a PIA néha magas színvonalú PIN-kódot vagy prosztatarákot eredményezhet.
Ha többet szeretne tudni arról, hogyan jelentik a prosztata biopsziás eredményeit, olvassa el a Prostate Pathology oldalát.
Képalkotó vizsgálatok a prosztatarák elterjedésére
A képalkotó tesztek röntgensugarakat, mágneses mezőket, hanghullámokat vagy radioaktív anyagokat használnak a test belsejének képalkotásához.
Ha úgy találják, hogy prosztatarák van, orvosa fogja használni a digitális végbélvizsgát (DRE), a prosztata-specifikus antigén (PSA) szintjét és a Gleason pontszámot a biopsziás eredményekből, hogy kiderüljön, milyen valószínű, hogy a rák terjedt a prosztata előtt. Ez az információ arra szolgál, hogy eldöntsék, szükséges-e bármilyen képalkotó vizsgálat a rákos megbetegedések felkutatására. A normál DRE eredményekkel rendelkező férfiaknak, alacsony PSA-nak és alacsony Gleason pontszámnak esetleg nincs szükségük más tesztekre, mert a rák terjedésének esélye annyira alacsony.
A leggyakrabban felhasznált képalkotó vizsgálatok a prosztatarák terjedésére vonatkoznak:
Ha a prosztatarák elterjedt a távolabbi helyekre, gyakran először a csontokba kerül. A csontvizsgálat segít megmutatni, hogy a rák elérte-e a csontokat.
Ehhez a teszthez kis mennyiségű alacsony radioaktivitású anyagot adunk be, amely a szervezetben a csont sérült területein települ. Egy speciális kamera észleli a radioaktivitást és létrehoz egy képet a vázáról.
A csontvizsgálat rákos megbetegedést javasolhat a csontban, de a pontos diagnózis érdekében más vizsgálatokra is szükség lehet, mint például sima röntgenfelvétel, CT vagy MRI vizsgálat, vagy akár csontbiopszia is.
Számítógépes tomográfia (CT) vizsgálat
A CT-vizsgálat x-sugarakat használ a részletes, keresztmetszeti képek megjelenítéséhez. Ez a teszt nem gyakran szükséges az újonnan diagnosztizált prosztatarák esetén, ha a rák valószínűleg a prosztatára korlátozódik más eredmények (DRE eredmény, PSA szint és Gleason pontszám alapján). Mégis néha megmondja, hogy a prosztatarák elterjedt-e a közeli nyirokcsomókban. Ha a prosztatarák visszatér a kezelés után, akkor a CT gyakran megmondja, hogy más szervekben vagy struktúrákban növekszik a medence.
A CT-vizsgálatok nem olyan hasznosak, mint a mágneses rezonancia képalkotás (MRI) a prosztata mirigy vizsgálatára.
Mágneses rezonancia képalkotás (MRI)
A CT-vizsgálatokhoz hasonlóan az MRI-vizsgálatok a lágyrészek részletes ábrázolását mutatják be a szervezetben. Az MRI-vizsgálatok azonban röntgensugarak helyett rádiós hullámokat és erős mágneseket használnak. A kontrasztanyag neve gadolínium bejuthat a vénába a vizsgálat előtt, hogy jobban megnézhesse a részleteket.
Az MRI-vizsgálatok nagyon egyértelmű képet adhatnak a prosztatáról, és megmutatják, hogy a rák a prosztatán kívülre kerül-e a szeminjektív hólyagokba vagy más közeli struktúrákba. Ez nagyon fontos lehet a kezelési lehetőségek meghatározásához. De mint a CT vizsgálatok, az MRI vizsgálatok általában nem szükségesek az újonnan diagnosztizált prosztata-daganatok esetében, amelyek valószínűleg a prosztatára korlátozódnak más tényezők alapján.
Az MRI pontosságának javítása érdekében lehet, hogy van egy szonda, az úgynevezett endorectális tekercs, a végbélen belül helyezkednek el a beolvasáshoz. Ez kényelmetlen lehet. Szükség esetén a szkennelés előtt az álmosságot (szedációt) előállítani.
Nyirokcsomó biopszia
A nyirokcsomó biopsziában, más néven nyirokcsomó-disszekció vagy nyirokcsomó, egy vagy több nyirokcsomót eltávolítanak annak megállapítására, hogy vannak-e rákos sejtjei. Ez nem nagyon történik a prosztatarák esetében, de fel lehet használni annak megállapítására, hogy a rák terjedt-e a prosztatától a közeli nyirokcsomókig.
A biopszia a prosztatarák kezelésére szolgáló műtét során
A sebész ugyanabban a műveletben eltávolíthatja a nyirokcsomókat a medencében, mint a prosztata eltávolítása. radikális prosztatektómia (lásd Prosztata-rák műtét).
Ha a daganatos megbetegedések (például a magas PSA-szint vagy magas Gleason-pontszám) alapján a sebész elszaporodhat, előfordulhat, hogy a sebész eltávolít néhány nyirokcsomót a prosztata mirigy eltávolítása előtt.
Néha a csomópontokat azonnal megnézzük, miközben még érzéstelenítés alatt vagyunk, hogy segítsünk a sebésznek eldönteni, folytatják-e a radikális prostatectomiát. Ezt nevezik a fagyasztott rész mert a szövetminta megfagyott, mielőtt a vékony szeleteket mikroszkóp alatt ellenőrizni lehetne. Ha a csomópontok rákos sejteket tartalmaznak, a művelet leállítható (a prosztata helyén marad). Ez akkor történhet, ha a sebész úgy érzi, hogy a prosztata eltávolítása nem valószínű, hogy gyógyítja a rákot, de valószínűleg komoly szövődményekhez vagy mellékhatásokhoz vezetne.
Gyakrabban (főként ha a rákos megbetegedések esélye alacsony), egy fagyasztott részvizsgát nem végeznek el. Ehelyett a nyirokcsomókat és a prosztatát eltávolítják, majd elküldik a laborba, hogy megvizsgálják. A labor eredményei általában több nappal a műtét után érhetők el.
A nyirokcsomó biopszia külön eljárásként
A nyirokcsomó-biopsziát ritkán végezik el külön eljárásként. Néha alkalmazzák, ha nem tervezik a radikális prosztatektómitást (például olyan férfiak számára, akik sugárterápiás kezelést választanak), de amikor még mindig fontos tudni, hogy a nyirokcsomók rákot tartalmaznak.
Laparoszkópos biopszia: A laparoszkóp hosszú, karcsú cső, egy kis videokamerával a végén, amelyet apró vágáson keresztül a hasba helyeznek. Ez lehetővé teszi a sebésznek a has és a medence belsejében való megjelenését anélkül, hogy nagy vágást (bemetszést) kellene tennie. További apró bemetszéseket teszünk a hosszú távú műszerek beillesztésére, amelyek eltávolítják a nyirokcsomókat a prosztata köré, majd elküldjük a laborba.
Mivel nincsenek nagy bemetszések, a legtöbb ember csak 1 vagy 2 nap alatt teljesen felépül, és a művelet nagyon kis hegeket hagy maga után.
Finom tűszívás (FNA): Ha a nyirokcsomók képalkotási teszten (pl. CT vagy MRI vizsgálat) megnagyobbodnak, akkor az orvos egy kinagyított csomópontból egy sejtmintát vehet fel egy finom tűs aspiráció (FNA).
Ehhez az orvos CT szkennelési képet használ, amely egy hosszú, üreges tűt irányít az alsó hasban levő bőrön és a kibővített csomóponton. A bőrt helyi érzéstelenítéssel idegesítik a tű behelyezése előtt. A tűhöz rögzített fecskendő lehetővé teszi az orvos számára, hogy a csomópontból kis szövetmintát vegyen be, amelyet a laborba küld el, hogy rákos sejteket keressen.
Néhány órával az eljárás után visszatérhet haza.
Krónikus Prostatitis
Mi az?

A prosztata egy dió méretű mirigy, amely a férfiaknál a hólyag alatt helyezkedik el. Ez a mirigy teszi a folyadékot, amely a spermával keveredik, hogy spermát képezzen.
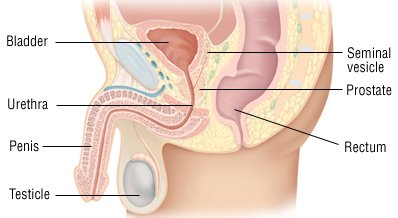
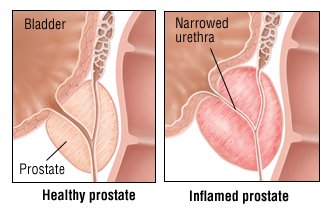
A prosztatagyulladék a prosztata mirigy gyulladása vagy duzzanata. Amikor a tünetek fokozatosan elkezdődnek, és több mint egy hete maradnak, az állapotot krónikus prosztatitisnek nevezik.
A krónikus prostatitis három fő típusa:
Krónikus bakteriális prostatitis – Ebben a betegségben a bakteriális fertőzés duzzanatot és a prosztata gyulladását okozza. Az orvosok véglegesen megtehetik ezt a diagnózist, ha baktériumok és fehérvérsejtek találhatók a vizeletben. Fehérvérsejtek jelen vannak, ha olyan gyulladás áll fenn, amely a tényleges fertőzéshez köthető vagy nem. A krónikus bakteriális fertőzés a krónikus prosztatitis egy kis százalékát teszi ki. Néha az orvosok egy késői bakteriális fertőzést gyanítanak, még akkor sem, ha nem azonosították a baktériumokat.
Krónikus nem bakteriális prostatitis, amelyet gyulladásos krónikus kismedencei fájdalom-szindrómának is neveznek – Az orvosok ezt a diagnózist alkalmassá teszik, ha a betegek tipikus tünetei vannak a krónikus prosztatagyulladásban, de a baktériumok nem találhatók a vizeletmintában. A nem bakteriális prosztatagyulladás legtöbb esete nem ismeretes. A vizelet gyakran fehérvérsejteket tartalmaz. Néhány betegnek tartósan alacsony fokozatú fertőzése lehet, amely nem mutatható ki rutin vizeletmintában. Azonban a legtöbb nem bakteriális prosztatagyulladásban szenvedő betegnek nincs bizonyítéka a fertőzésnek, még akkor sem, ha kifinomult teszteket végeztek.
Prostadnia, amelyet nem gyulladásos krónikus kismedencei fájdalom-szindrómának is neveznek – Ezt a kifejezést akkor alkalmazzák, ha a prosztatagyulladás tünetei vannak jelen, de nincs bizonyíték prosztata fertőzésre vagy gyulladásra. Az orvosok nagyon keveset értenek arról, hogy miért fejleszti ki ezt a problémát néhány ember – gyakran fiatal, egyébként egészséges férfiak. A prostadiniát megmagyarázó elméletek a következők: abnormális nyomásgyakorlás a húgyutakban, autoimmun vagy kémiai folyamatok által okozott irritáció, vagy a medence belsejében lévő idegek és izmok által kiváltott fájdalom.
A krónikus prostatitis gyakori, és minden korosztályból és minden hátterű felnőtt embert érint. A férfiak körülbelül öt százaléka élete során tapasztalt krónikus prosztatagyulladás tüneteit. A krónikus prosztatagyulladás az urológusok irodai látogatásainak legfeljebb 25% -át teszi ki. Az urológusok olyan orvosok, akik a húgyúti betegségekre szakosodnak.
Egyes férfiak krónikus fertőzést alakítanak ki a prosztatában, amely nem okoz semmilyen tüneteket. A férfiak ezzel a problémával diagnosztizálhatók más urológiai állapotok, pl. Megnagyobbodott prosztata vagy meddőség értékelése során. Az orvosok gyakran kezelik a fertőzést a krónikus bakteriális prostatitisben alkalmazott antibiotikumokkal.
A prosztata mirigy bakteriális fertőzése szintén akut prosztitis gyulladást okozhat, amely hirtelen elkezdődik, és általában láz és súlyos tünetek. Az akut prosztatagyulladás kevésbé gyakori, mint a krónikus prostatitis.
A prosztatagyulladás általában a prosztata mirigy duzzadását okozza. A prosztata körülveszi a húgycsövet (a csövet, amely a vizeletből húzza ki a vizeletet a húgyhólyagból). A duzzadt prosztata lenyomja a húgycsövet, ami fájdalmat vagy más vizelési problémákat okoz.
A krónikus prostatitis tipikus tünetei a következők:
Égés vizelés közben vagy után
Nehézség a vizelet áramlásának megkezdéséhez
A vizelés után a csöpögés befejeződött
Gyakran vagy sürgetően vizelni kell
Érzés, hogy a hólyag teljesen ki nem üríthető
A fájdalom érezhető a pénisz fölött, a herezacskó alatt vagy alatt, vagy a háton vagy a végbélen
Az orgazmus alatt vagy után tapasztalt fájdalom
Néhány embernél a tünetek alig észrevehetők vagy csak enyhén zavaróak. A férfiakat a krónikus prosztatitis zavarja, és megállapítja, hogy a tünetek zavarják a munkát, a szabadidős tevékenységeket és a szexuális élvezetet.
Ha orvosa gyanítja a prosztata gyulladását, kérni fogja, hogy részletesen leírja a tüneteit. Orvosa is szeretné tudni:
Az általános kórelőzménye
Milyen gyógyszereket szed
Mennyi koffeint és alkoholt fogyaszt
Függetlenül attól, hogy szexuális kapcsolatai vannak, amelyek növelhetik a szexuális úton terjedő fertőzések kockázatát. Néhány szexuális úton terjedő fertőzés tünetei utánozhatják a prosztatát.
Kezelőorvosa megvizsgálja a prosztata mirigyét úgy, hogy egy kesztyűs és kenős ujját behelyezi a végbélbe. A krónikus prosztatitisben a mirigy lehet duzzadt, szilárd és gyengéd, vagy normális lehet. Súlyos fájdalmat vagy sürgető vizelési igényt észlelhet, ha a prosztata nyomás alá kerül. Kezelőorvosa megvizsgálja Önt, hogy keressen más problémákat, amelyek a tüneteit okozhatják.
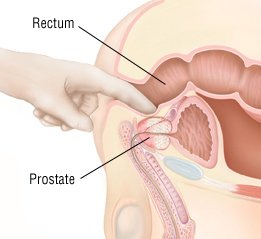
A következő lépés egy vizeletmintának vizsgálata, amely fehérvérsejteket és baktériumokat keres. Gyakran orvosa arra kéri Önt, hogy készítsen külön vizeletmintákat a prosztata kivédésének megkezdése előtt és után. Tipikus leletek a krónikus prostatitis specifikus típusától függenek:
A bakteriális prosztatitisben a vizelet fehérvérsejteket és baktériumokat tartalmaz, különösen, miután az orvos a prosztatára szorosan nyomja. A vizelet általában tartalmazza a legtöbb húgyúti fertőzésben megtalálható baktérium típusát.
A nem bakteriális prosztatitisben a prosztata masszázs után összegyűjtött vizelet fehérvérsejteket tartalmazhat. Azonban nem láthatók baktériumok, és a vizeletkultúra normális lesz.
A prostadiniában a vizeletminták világosak lesznek, még miután az orvos szorosan nyomta a prosztatát.
A krónikus prostatitis legtöbb esetben ez az egyszerű értékelés mindössze a diagnózis felállításához és a kezelés megkezdéséhez szükséges. Alkalmanként az embernek homályos vagy szokatlan tünetei lehetnek. Ezután az orvos figyelembe veszi más diagnózisokat, például interstitialis cystitis, húgycsőgyulladás, a prosztata jóindulatú megnagyobbodását, vagy akár a prosztatarákot. Ilyen helyzetben orvosa javasolhat további vér- vagy vizeletvizsgálatokat, a prosztata ultrahangját, a húgyhólyag vizsgálatot a megvilágított távcsővel (cisztoszkópia) vagy a prosztata tűs biopsziájával.
Várható időtartam
A krónikus prostatitis hetekig vagy hónapokig tarthat, mielőtt diagnosztizálnák. Néhány esetben a krónikus prosztatagyulladás azonnal reagál a kezelésre, és a tünetek eltűnnek több nap alatt. Más esetekben a tünetek hetekig vagy hónapokig eltarthatnak, vagy évekig terjedhetnek.
Megelőzés
A krónikus prostatitis nem akadályozható meg.
Sok éven át az antibiotikumok képezték a krónikus prosztatitis kezelésének alapját. Az antibiotikumok, mint például a trimetoprim-sulfa (Bactrim, Septra), a ciprofloxacin (Cipro) és a levofloxacin (Levaquin) leggyakrabban a krónikus bakteriális prostatitis kezelésére alkalmazhatók. Mivel az antibiotikumok nehezen jutnak be a prosztata mirigybe, nagy dózisban hosszú ideig, gyakran négy vagy több hetet kell adni.
Még akkor is, ha a vizeletben nem észlelhetők baktériumok, orvosa továbbra is aggódik amiatt, hogy krónikus bakteriális prosztatagyulladása van. Ebben a helyzetben antibiotikumot írhat elő. Egyes férfiak megkönnyebbülhetnek ebben a kezelésben. Azonban sok esetben az antibiotikumok önmagukban nem oldják meg a problémát.
Különböző alternatív kezelések állnak rendelkezésre azok számára, akiket nem segített az antibiotikumok:
Az alfa-blokkoló gyógyszereket, például a tamsulozint (Flomax) vagy a terazozint (Hytrin) el lehet írni, hogy lazítsák a húgyhólyagot szabályozó izmokat. Ezek enyhíthetik a sürgősség, a tétovázás vagy a dribbling tüneteit. Hasonló hatások figyelhetők meg a prosztata méretének csökkenésével járó gyógyszerekkel, beleértve a finaszteridot (Proscar).
A fájdalomcsillapítók, a gyulladásgátlók és az izomrelaxánsok segíthetnek a fájdalomban és az izomgörcsökben. Egyes férfiak megkönnyebbülnek meleg fürdővel vagy biofeedback programokkal, amelyek célja a kismedencei izmok feszültsége csökkentése.
A koffein és az alkohol megszüntetése csökkentheti a húgyhólyag és a prosztata irritációját.
Egyes orvosok javasolják a prosztata torlódásának csökkentését gyakrabban ejakulálással vagy a prosztata tömeges masszírozásával.
Fontos megjegyezni, hogy ezeknek a kezeléseknek egy része bizonyítottan hatékonynak bizonyult.
Gyakran előfordul, hogy a krónikus prosztatitisben szenvedő férfi tünetei nem egyértelműek. És előfordulhat, hogy egynél több tényező is hozzájárul. Egy férfi kezelésére nem feltétlenül működik más hasonló tünetekkel rendelkező férfi.
Egyes férfiak javítani fognak önmagukban vagy az első kezeléssel, amelyet megpróbálnak. Mások továbbra is tüneteket tapasztalnak a különféle kezelések ellenére.
Mikor kell felhívni a szakembert?
Forduljon egészségügyi szakemberhez, ha fejleszti:
A vizelettel kapcsolatos nehézség
Fájdalom az ágyékban, herékben vagy hátul
Fájdalom a nemi közösülés során
Antibiotikum vagy egyéb, a prosztatafertőzés kezelésére adott gyógyszerrel szembeni mellékhatás
A krónikus prostatitis nagyon nehéz gyógyítani. Sok férfi nem reagál egy vagy több hosszantartó antibiotikumra. Mivel keveset értenek a prosztatagyulladásról, amelyet nem fertőzés okoz, a megfelelő kezelés megtalálása nehéz lehet. Mindazonáltal számos potenciálisan hatékony kezelés áll rendelkezésre.
Ne aggódjon, ha tünetei nem reagáltak az első vagy akár a második kezelésre. Folytassa az orvosával való munkát, hogy segítsen megkönnyebbülni. Ha szokatlan vagy különösen zavaró tünetei vannak, az orvosa egy urológushoz vagy más szakemberhez fordulhat.
Nincs bizonyíték arra, hogy a krónikus prostatitis növeli a prosztatarák kialakulásának kockázatát.

Kommentek
Kommenteléshez kérlek, jelentkezz be: