A prosztata biopsziája eredményt ér el

Évek óta ellenőriztem a PSA-t, és néztem, hogy lassan felfelé halad a normális felett. Úgy döntöttem, hogy megszerzem egy Szabad és Teljes PSA-t, hogy lássam, nyújt-e útmutatást a biopszia követésére. (A vérben a PSA egy része szabad (nem kötődik), és egy részét a vérkomponensek kötik össze, az alacsony szabad PSA nagyobb pozitív biopszia lehetőségét jelzi.) A vérem után napot Tina nekem a laboratóriumi jelentéssel, ami nagyon alacsony szabad PSA-t jelent. A laboratóriumi érték mellé egy csípős arcot húzott. Tina, tényleg fel kellett volna tenned a kis, szexuális arcot? Abban a pillanatban úgy döntöttem, hogy eljött az ideje, hogy prosztata biopszia legyen. Megkérdeztem az egyik partneremtől, hogy ezt az ebédet aznap töltötte be, és a patológus a szövetmintákat a kezében tartotta 1: 30-kor. Megkezdődött a várakozás, és új életem kezdődött.
A szerencse tényező: Akár úgy dönt, hogy sugárzás vagy műtét van, mennyire jól csinálsz sok mindent csak egy egyszerű szerencse.
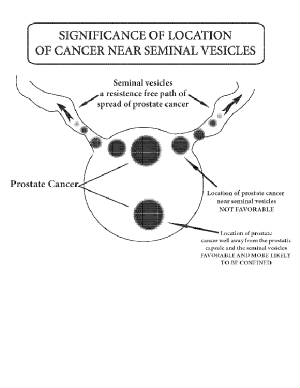
Ha a műtétet választja, akkor szerencsés, ha: A végleges patológiás jelentés áttekintése után az összes rák a prosztatára korlátozódott, szemhéjplasztika nélkül, a Gleason pontszám nagyjából 6, a betegsége pedig alacsony. Ha a betegsége kicsi, de a helyszín magában foglalja a szeminjektív hólyagokat, akkor a helyi elterjedési valószínűséged nő és a gyógyulás esélye csökken. Ez csak szerencsétlenség; ahogy mondják az üzleti életben: helyszín, helyszín, helyszín.
Ha a sugárzást választja, akkor szerencsénk van, ha: teste minimálisan reagál a sugárzás káros hatásaira mind az ürítési, mind a merevedési funkció szempontjából, a PSA értéke 5 vagy ennél alacsonyabb, és ott marad, és nincs hosszú távú sugárzás az úton.
Láttam a sebészt csak kétszer, egyszer a műtét előtt, majd kórházi tartózkodása alatt a műtét után. Az első találkozón és a bevezetések után megkérdezte tőlem, hogy szeretnék-e megismerni egy részletet arról, hogyan végezte el a robot-prostatectomiát. Azt mondtam, nem.” Azt kérdezte: “Azt akarod, hogy csináljam a nyirokcsomókat?” Azt mondtam: “Nem. Szeretnék szerencsésnek lenni, és neked jó napot kell lenned.” – Szükségem van a kórházra az I-85.
Egy páciens és barátom, aki 49 éves volt, megkérdezte, mikor kell a prosztata ellenőrzésére. Azt mondtam, hogy a vérellátást és a vizsga kevesebb, mint öt perc alatt megtörténhet. Megmondtam neki, hogy az irodája hátsó ajtóján keresztül bármikor eljöhet a munkanap végén, és ingyen fogom a vizsga. Azt mondta, hogy nincsenek tünetei. Azt mondtam, hogy nincsenek tünetei irrelevánsak. Aztán azt mondta nekem, hogy volt egy kolonoszkópia, és megkérdezte, hogy ellenőrizte-e a prosztatát. Azt mondtam, nem, ez egy másik szerv volt. Azt mondta, a legtöbb emberhez hasonlóan: “Nem a prosztatarák az idős férfiak betegsége?”, Azt mondtam, “Nem”, és megemlítette, hogy Frank Zappa az 50-es években halt meg, három évvel a prosztatarák diagnózisát követően. fájdalmas halál. “Megtettem, hogy körültekintő, még 49 éves korában is ellenőrizni kell. A barátom azt mondta: “de Frank Zappa rossz életmóddal jár.” Azt válaszoltam, hogy az életmód irreleváns, mint a prosztatarák kockázati tényezője. A kétnapos beszélgetés ebben a kollégiumban nevelkedett barátjával a prosztatarákkal kapcsolatos szinte minden féligazolást verbálta. Még egyszer megerősítette nekem, hogy miért később diagnosztizálják a prosztatarákot, és kiderült nekem még egy káros, félig igazság, amit soha nem hallottam: a “De nincs rossz életmódom” kifogásom, hogy rektális vizsga van.
Ha a prosztata rákos szűrővizsgálat eredménye nem normális
Ha a korai kimutatási vizsgálatok eredményei – a prosztata-specifikus antigén (PSA) vérvizsgálat és / vagy a digitális rektális vizsgálat (DRE) – azt sugallják, hogy prosztatarákot okozhat, orvosa más vizsgálatokat is végezhet, például transzrektális ultrahangot és Prosztata biopszia, hogy megtudja.
Transzverzális ultrahang (TRUS)
Ehhez a teszthez egy kis szondát kell megkenni az ujja szélén, és be kell helyezni a végbélbe. A szonda hangos hullámokat ad, amelyek belépnek a prosztatába, és visszhangokat hoznak létre. A szonda felveszi a visszhangokat, és egy számítógép fekete-fehér képet ad a prosztatának.
Ez az eljárás gyakran kevesebb, mint 10 percet vesz igénybe, és orvosi rendelőben vagy járóbeteg-klinikán történik. Bizonyos nyomást fog érezni, ha a TRUS-próbát a végbélbe helyezi, de általában nem fájdalmas. A terület az eljárás előtt elakadhat.
A TRUS-t nem használják a prosztatarák szűrővizsgálataként, mert nem mindig tudja megmondani a különbséget a normál szövet és a rák között. Ehelyett leggyakrabban prosztatarákot keresnek, ha az embernek tünetei vannak, vagy abnormális PSA-szintet vagy digitális rektális vizsga (DRE) van. A prosztata biopszia során is alkalmazzák a biopsziás tűket a prosztata megfelelő területére.
A TRUS más helyzetekben is hasznos. Használható a prosztata mirigy méretének mérésére, amely segíthet a PSA-sűrűség meghatározásában, és befolyásolhatja azt is, hogy melyik kezelési lehetőség van az ember számára. A TRUS-t a prosztatarák kezelésének néhány formája során is használják.
Prosztata biopszia
A biopszia olyan eljárás, amelyben a prosztata kis mintáit eltávolítják, majd mikroszkóp alatt vizsgálják. A mag tűs biopszia a prosztatarák diagnosztizálásához használt fő módszer. Ezt rendszerint egy urológ, egy sebész végzi, aki a nemi szervek és a húgyutak rákos megbetegedését kezeli, amely magában foglalja a prosztata betegséget.
A TRUS használatával a prosztata “látja”, az orvos gyorsan behelyez egy vékony, üreges tűt a végbél falán keresztül a prosztata felé. Amikor a tű ki van húzva, eltávolít egy kis hengeres (mag) prosztataszövetet. Ez többször megismétlődik. A legtöbb urológus körülbelül 12 magmintát vesz át a prosztata különböző részeitől.
Bár az eljárás fájdalmasnak tűnik, minden egyes biopszia rendszerint csak egy rövid kényelmetlenséget okoz, mivel egy speciális, rugós beteget tartalmazó biopsziás eszközzel történik. A készülék egy másodperc törtrészével behelyezi és eltávolítja a tűt. A legtöbb biopsziás orvos a helyi érzéstelenítéssel elsötétíti a területet. Lehet, hogy megkérdezheti orvosát, ha tervezi ezt.
A biopszia körülbelül 10 percet vesz igénybe, és általában az orvosi rendelőben történik. Valószínűleg antibiotikumokat fognak adni a biopszia előtt, esetleg egy vagy két nappal a fertőzés kockázatának csökkentése érdekében.
Néhány nappal az eljárás után néhány kellemetlenség érzed magad a területen, és feltehetőleg vér jelenik meg a vizelettel. Előfordulhat, hogy valamilyen könnyű vérzést észlel a végbélből, különösen ha aranyér is van. Sok ember észreveszi a vérét a spermájukban, vagy rozsdás színű spermával rendelkezik. Ez eltarthat néhány hétig a biopszia után, attól függően, hogy milyen gyakran ejakulál.
A biopszia mintáit elküldjük egy laborba, ahol mikroszkóppal nézzük meg, hogy rákos sejteket tartalmaz-e. Ha rákot észlelnek, azt is hozzárendelik fokozat. Ezt gyakran a Gleason pontszám (vagy Gleason összeg). A legtöbb Gleason pontszám 6-tól 10-ig terjed (bár alacsonyabbak lehetnek). Minél magasabb a Gleason-pontszám, annál valószínűbb, hogy a rák gyorsan nő és gyorsan terjed.
A biopsziás eredmények (patológiás jelentés formájában) általában 1-3 napig tartanak, de néha hosszabb ideig is eltarthat.
Még akkor is, ha sok mintát vesz, a biopsziák még mindig hiányoznak a rákban, ha egyik biopsziás tű sem halad át rajta. Ezt nevezik a álnegatív eredmény. Ha orvosa továbbra is erős gyanúja van a prosztataráknak (pl. A PSA szintje nagyon magas), szükség lehet ismételt biopsziára annak érdekében, hogy biztos lehet benne.
Prosztata biopszia eredményeit néha hívják gyanús. A patológus olyan kifejezéseket használhat, mint a prosztata intraepitheliális neoplazia (PIN), atipikus kis acinus proliferáció (ASAP vagy csak atypia) vagy proliferatív gyulladásos atrófia (PIA). A gyanús eredmények azt jelentik, hogy a sejtek nem úgy tűnnek, mint a rák, de ezek sem tűnnek teljesen normálisnak. Ha a biopszia eredményei gyanúsak, orvosa meg kívánja ismételni a biopsziát.
További információ a prosztata biopsziák lehetséges eredményeiről a weboldal Prostate Pathology részében található.
Prosztatarák vizsgálata
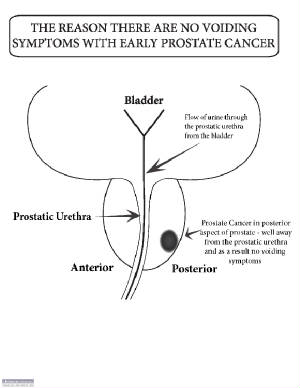
A legtöbb prosztatarákot először prosztata-specifikus antigén (PSA) vérvizsgálattal vagy digitális végbélvizsgálattal (DRE) vizsgálják. (Lásd Prosztata-rák megelőzése és korai felismerés.) A korai prosztatarákok általában nem okoznak tüneteket, de előrehaladottabb rákokat először a tünetek okoznak.
Ha a rák gyanúja áll fenn a szűrővizsgálatok vagy tünetek eredményei alapján, a diagnózis megerősítéséhez tesztekre lesz szükség. A prosztatarák tényleges diagnózisa csak prosztata biopsziával végezhető el.
Orvostörténet és fizikai vizsga
Ha az orvos gyanítja, hogy prosztatarákot okozhat, kérni fogja Önt bármely olyan tünetről, mint Ön, bármilyen vizelési vagy szexuális problémáról, és mennyi ideig tartott nekik. Megkérdezheted a lehetséges kockázati tényezőket is, beleértve a családtörténetet is.
Orvosa is megvizsgálja Önt. Ez magában foglalhatja a digitális rektális vizsga (DRE), amelynek során az orvos kesztyűs, kenhető ujját behelyezi a végbélbe, és érezni fogja a prosztata esetleges rákosodásait vagy kemény területeit. Ha van rákod, a DRE néha segít megmondani, hogy csak a prosztata egyik oldalán van-e, ha mindkét oldalon van, vagy valószínűleg átterjedt a prosztatán a közeli szöveteken.
Orvosa megvizsgálhatja testének más területeit is. Lehet, hogy megrendelheti a teszteket.
PSA vérvizsgálat
A prosztata-specifikus antigén (PSA) vérvizsgálatot elsősorban prosztatarák kimutatására használják férfiaknál a tünetek nélkül (lásd Prosztata rákmegelőzés és korai felismerés). Ez egyike azon első teszteknek is, akik olyan tünetekkel küzdenek, melyeket a prosztatarák okozhat.
A legtöbb prosztatarák nélküli férfi PSA-szintje 4 nanogramm / ml (ng / ml) alatt van. A prosztatarák esélye felemelkedik, ahogy a PSA szint emelkedik.
Amikor a prosztatarák kialakul, a PSA szint általában meghaladja a 4-et. Mégis, a 4 alatti szint nem garantálja, hogy az embernek nincs rákja. A 4-nél alacsonyabb PSA-val rendelkező férfiak körülbelül 15% -ánál a prosztatarák a biopszián alapul.
A 4 és 10 éves PSA-szinttel rendelkező férfiak körülbelül egynegyede esélye van prosztatarákra. Ha a PSA több, mint 10, a prosztatarák esélye több mint 50%.
Amikor megvizsgáljuk, hogy a prosztata biopsziát keressük-e a rákkutatásra, nem minden orvos használja ugyanazt a PSA-határoló pontot. Néhányan azt tanácsolhatják, ha a PSA 4 vagy magasabb, míg mások javasolhatják, hogy alacsonyabb szinten kezdjenek, mint például a 2.5 vagy a 3. Egyéb tényezők, például életkor, faji és családi előzmények, befolyásolhatják ezt a döntést.
A PSA teszt hasznos lehet akkor is, ha már diagnosztizálták a prosztatarákot.
- A prosztatarákkal diagnosztizált férfiaknál a PSA-teszt a fizikális vizsgaeredményekkel és a tumor fokozattal együtt alkalmazható (a biopsziában meghatározottak szerint, melyeket továbbiakban ismertetnek), hogy eldönthessék, hogy szükség van-e más vizsgálatokra (például CT-vizsgálatokra vagy csontvizsgálatokra).
- A PSA teszt része a beavatkozásnak (meghatározza a rákos stádiumot), és segít megmondani, hogy a rákot valószínűleg továbbra is a prosztata mirigyére korlátozzák. Ha a PSA szintje nagyon magas, akkor a rákos betegség valószínűleg túlterjedt a prosztata felett. Ez befolyásolhatja a kezelés lehetőségeit, mivel a terápia egyes formái (például a műtét és a sugárzás) valószínűleg nem segítenek, ha a rák a nyirokcsomókra, csontokra vagy más szervekre terjed.
- A PSA-tesztek szintén fontos szerepet játszanak a prosztatarák megfigyelésében a kezelés alatt és után (lásd PSA-szintek a kezelés alatt és után).
Transzverzális ultrahang (TRUS)
Ehhez a teszthez egy kis szondát kell megkenni az ujja szélén, és be kell helyezni a végbélbe. A szonda hangos hullámokat ad, amelyek belépnek a prosztatába, és visszhangokat hoznak létre. A szonda felveszi a visszhangokat, és egy számítógép fekete-fehér képet ad a prosztatának.
Az eljárás gyakran kevesebb, mint 10 percet vesz igénybe, és orvosi rendelőben vagy járóbeteg-klinikán történik. Bizonyos nyomást fog érezni, amikor a tapintó be van helyezve, de általában nem fájdalmas. A terület az eljárás előtt elakadhat.
A TRUS-t gyakran arra használják, hogy a prosztatát nézze, ha az ember magas PSA-szinttel rendelkezik, vagy rendellenes DRE eredményt mutat. A prosztata biopszia során is alkalmazzák a tűket a prosztata megfelelő területére.
A TRUS más helyzetekben is hasznos. Használható a prosztata mirigy méretének mérésére, amely segíthet meghatározni a PSA-sűrűséget (a prosztata rákmegelőzés és korai detektálás), és befolyásolhatja azt is, hogy melyik kezelési lehetőség van az embernek. A TRUS-t a kezelés egyes formái, például a brachyterápia (belső sugárkezelés) vagy a krioterápia során is használják.
Prosztata biopszia
Ha bizonyos tünetek vagy az olyan vizsgálatok eredményei, mint például a PSA-vérvizsgálat vagy a DRE azt sugallja, hogy prosztatarák lehet, akkor orvosa elvégzi a prosztata biopsziáját.
A biopszia olyan eljárás, amelyben a prosztata kis mintáit eltávolítják, majd mikroszkóp alatt vizsgálják. A mag tűs biopszia a prosztatarák diagnosztizálásához használt fő módszer. Ezt rendszerint egy urológ, egy sebész végzi, aki a nemi szervek és a húgyutak rákos megbetegedését kezeli, amely magában foglalja a prosztata betegséget.
A TRUS használatával a prosztata “látja”, az orvos gyorsan behelyez egy vékony, üreges tűt a végbél falán keresztül és a prosztata felé. Amikor a tűt kihúzzák, eltávolítja a prosztataszövet egy kis hengerét (magját). Ez többször megismétlődik. A legtöbb urológus körülbelül 12 magmintát vesz át a prosztata különböző részeitől.
Bár az eljárás fájdalmasnak tűnik, minden egyes biopszia általában csak egy rövid kényelmetlenséget okoz, mivel egy speciális, rugós beteget tartalmazó biopsziás eszközzel történik. A készülék egy másodperc törtrészével behelyezi és eltávolítja a tűt. A legtöbb orvos, aki a biopsziát végzi, a területet először a helyi prosztata mellé helyező érzéstelenítéssel fogja be. Lehet, hogy megkérdezheti orvosát, ha tervezi ezt.
A biopszia körülbelül 10 percet vesz igénybe, és általában az orvosi rendelőben történik. Valószínűleg antibiotikumokat kapnak a biopszia előtt, esetleg egy vagy két nappal a fertőzés kockázatának csökkentése érdekében.
Néhány nappal az eljárás után néhány kellemetlenség érzed magad a területen, és feltehetőleg vér jelenik meg a vizelettel. Előfordulhat, hogy valamilyen könnyű vérzést észlel a végbélből, különösen ha aranyér is van. Sok ember észreveszi a vérét a spermájukban, vagy rozsdás színű spermával rendelkezik, amely több hétig is eltarthat a biopsziát követően, attól függően, hogy milyen gyakran szed.
A biopsziás mintáidat egy laborba küldik, ahol mikroszkópra nézik, hogy rákos sejteket tartalmaznak-e. Ha rákot észlelnek, azt is hozzárendelik fokozat (lásd a következő részt). Az eredmények (patológiás jelentés formájában) általában legalább 1-3 napig tartanak, de néha hosszabb ideig is eltarthat.
Még akkor is, ha sok mintát vesz, a biopsziák még mindig hiányoznak a rákban, ha egyik biopsziás tű sem halad át rajta. Ezt nevezik a álnegatív eredmény. Ha orvosa továbbra is erős gyanúja van a prosztataráknak (pl. A PSA szintje nagyon magas), szükség lehet egy ismétlődő biopszia biztosítására.
Grade prosztatarák (Gleason score vagy Grade Group)
A rák minősége azon alapul, hogy a rák milyen kóros a mikroszkóp alatt. A magasabb fokú rákok abnormálisabbnak tűnnek, és nagyobb valószínűséggel nőnek és terjednek gyorsan. Két fő módja van a prosztata-rák minőségének mérésére.
Gleason pontszám
A Gleason rendszer értékeket oszt meg, attól függően, hogy a rák mennyire hasonlít a normál prosztataszövetre.
- Ha a rák nagyon hasonlít a normál prosztataszövetre, 1-es fokozat van rendelve.
- Ha a rák nagyon rendellenesnek tűnik, 5-ös fokozatú.
- A 2-4. Osztályok jellemzői a szélsőségek között.
Majdnem minden rák a 3. vagy annál magasabb fokozatú; az 1. és a 2. osztályt gyakran nem használják.
Mivel a prosztatarákok gyakran különböző fokozatú területekkel rendelkeznek, a rák legnagyobb részét alkotó 2 területre van besorolva. Ezeket a 2 fokozatot adjuk hozzá Gleason pontszám (más néven Gleason összeg).
Az első szám a leggyakoribb a tumorban. Például, ha a Gleason pontszám 3 + 4 = 7, akkor azt jelenti, hogy a legtöbb daganat a 3. fokozat, a kisebb pedig a 4. fokozat, és a Gleason-pontszám 7-re kerül.
Bár a leggyakrabban a Gleason pontszám a rák legnagyobb részét képező két területen alapul, vannak kivételek, ha a biopsziás minta rengeteg magas rákot vagy 3 fokozatot tartalmaz, beleértve a magas rákot is. Ezekben az esetekben a Gleason pontszám meghatározásának módja módosult, hogy tükrözze a rák agresszív (gyorsan növekvő) jellegét.
Elméletileg a Gleason pontszám 2 és 10 között lehet, de a 6 alatti pontszámok ritkán használatosak.
A prosztatarákokat gyakran 3 csoportra osztják, a Gleason pontszám alapján:
- Rákos a Gleason pontszám 6 vagy kevesebb lehet hívni jól differenciált vagy alacsony minőségű.
- Rákos a Gleason pontszám 7 lehet hívni mérsékelten differenciált vagy közepes fokozatú.
- Rákos megbetegedések Gleason pontszámok 8-10 lehet hívni rosszul differenciált vagy magas fok.
Grade csoportok
Az elmúlt évek során az orvosok rájöttek arra, hogy a prosztatarák nem csak e három csoportra osztható. Például a Gleason pontszám 3 + 4 = 7 rákos férfiak általában jobban járnak, mint a 4 + 3 = 7 rákos betegek. Hasonlóképpen, a Gleason pontszám 8 rákos férfiak általában jobban járnak, mint a Gleason 9 vagy 10-es pontszámai.
Emiatt az orvosok fokozatosan fejlődtek (1-től 1-ig terjedő) (fokozatosan növekvő és lassan terjedő) csoportokat (valószínűleg gyorsan nőnek és terjednek).
- Grade 1. csoport = Gleason 6 (vagy kevesebb)
- Grade 2 csoport = Gleason 3 + 4 = 7
- Grade 3 csoport = Gleason 4 + 3 = 7
- 4. osztály: Gleason 8
- Osztály 5-ös csoport = Gleason 9-10
A Grade-csoportok valószínűleg idővel helyettesítik a Gleason-pontszámot, de jelenleg egy biopszia-kórtani jelentésben láthatja az egyiket (vagy mindkettőt).
Egyéb információk egy patológiai jelentésben
A rák minősége (ha jelen van) a patológiai jelentés gyakran más információkat tartalmaz a rákról, mint például:
- A rákot tartalmazó biopszia magminták száma (például “12-ből 12”)
- A rák százalékos aránya az egyes magokban
- Függetlenül attól, hogy a rák az egyik oldalon (bal vagy jobb) a prosztata vagy mindkét oldalon (bilaterális)
Gyanús eredmények
Néha, amikor a prosztata sejteket látják, nem tűnnek ráknak, de ezek sem teljesen normálisak.
Prosztata intraepitheliális neoplazia (PIN): A PIN kódban változások vannak a prosztata sejtek megjelenésében, de az abnormális sejtek nem úgy néznek ki, mint a prosztata más részei (például a rákos sejtek). A PIN-kód gyakran két csoportra tagolódik:
- Alacsony minőségű PIN: a prosztata sejtek mintázata majdnem normális
- Kiváló minőségű PIN kód: a sejtek mintázata abnormálisabbnak tűnik
Sok ember kezd dolgozni alacsony minőségű PIN korai életkorban, de nem szükségszerűen prosztatarákot fejlesztenek ki. Az alacsony minőségű PIN kód fontossága a prosztatarákkal kapcsolatban még mindig nem tisztázott. Ha prosztata biopszia esetében alacsony szintű PIN-t jelentenek, akkor a betegek követése általában ugyanaz, mintha semmi abnormális nem volna látható.
Ha kiváló minőségű PIN-kódot egy biopsziában találnak, körülbelül egy ötödik esély van arra, hogy a rák már jelen van máshol a prosztatában. Ezért az orvosok gyakran figyelik a magas minőségű PIN-kóddal rendelkező férfiakat, és tanácsot adhatnak egy ismételt prosztata biopsziára, különösen akkor, ha az eredeti biopszia nem vett fel mintákat a prosztata minden részéből.
Atipikus kis acinárius proliferáció (ASAP): Ezt is meg lehet hívni glandularis atypia vagy atípusos mirigy proliferáció. Lehet, hogy csak “rákosnak gyanúsnak” számítanak. Mindezek a kifejezések azt jelentik, hogy a sejtek úgy tűnnek, mintha rákosak lennének mikor a mikroszkóp alatt láthatók, de túl kevés ahhoz, hogy biztosak legyünk. Ha az egyik ilyen kifejezést használják, nagy a valószínűsége annak, hogy a prosztatában is van rák, ezért sok orvos javasolja néhány hónapon belül ismételt biopsziát.
Proliferatív gyulladásos atrófia (PIA): A PIA-ban a prosztata sejtek kisebbek a normálisnál, és gyulladás jelei vannak a területen. A PIA nem rák, de a kutatók úgy vélik, hogy a PIA néha magas színvonalú PIN-kódot vagy prosztatarákot eredményezhet.
Ha többet szeretne tudni arról, hogyan jelentik a prosztata biopsziás eredményeit, olvassa el a Prostate Pathology oldalát.
Képalkotó vizsgálatok a prosztatarák elterjedésére
A képalkotó tesztek röntgensugarakat, mágneses mezőket, hanghullámokat vagy radioaktív anyagokat használnak a test belsejének képalkotásához.
Ha úgy találják, hogy prosztatarák van, orvosa fogja használni a digitális végbélvizsgát (DRE), a prosztata-specifikus antigén (PSA) szintjét és a Gleason pontszámot a biopsziás eredményekből, hogy kiderüljön, milyen valószínű, hogy a rák terjedt a prosztata előtt. Ez az információ arra szolgál, hogy eldöntsék, szükséges-e bármilyen képalkotó vizsgálat a rákos megbetegedések felkutatására. A normál DRE eredményekkel rendelkező férfiaknak, alacsony PSA-nak és alacsony Gleason pontszámnak esetleg nincs szükségük más tesztekre, mert a rák terjedésének esélye annyira alacsony.
A leggyakrabban felhasznált képalkotó vizsgálatok a prosztatarák terjedésére vonatkoznak:
Ha a prosztatarák elterjedt a távolabbi helyekre, gyakran először a csontokba kerül. A csontvizsgálat segít megmutatni, hogy a rák elérte-e a csontokat.
Ehhez a teszthez kis mennyiségű alacsony radioaktivitású anyagot adunk be, amely a szervezetben a csont sérült területein települ. Egy speciális kamera észleli a radioaktivitást és létrehoz egy képet a vázáról.
A csontvizsgálat rákos megbetegedést javasolhat a csontban, de a pontos diagnózis érdekében más vizsgálatokra is szükség lehet, mint például sima röntgenfelvétel, CT vagy MRI vizsgálat, vagy akár csontbiopszia is.
Számítógépes tomográfia (CT) vizsgálat
A CT-vizsgálat x-sugarakat használ a részletes, keresztmetszeti képek megjelenítéséhez. Ez a teszt nem gyakran szükséges az újonnan diagnosztizált prosztatarák esetén, ha a rák valószínűleg a prosztatára korlátozódik más eredmények (DRE eredmény, PSA szint és Gleason pontszám alapján). Mégis néha megmondja, hogy a prosztatarák elterjedt-e a közeli nyirokcsomókban. Ha a prosztatarák visszatér a kezelés után, akkor a CT gyakran megmondja, hogy más szervekben vagy struktúrákban növekszik a medence.
A CT-vizsgálatok nem olyan hasznosak, mint a mágneses rezonancia képalkotás (MRI) a prosztata mirigy vizsgálatára.
Mágneses rezonancia képalkotás (MRI)
A CT-vizsgálatokhoz hasonlóan az MRI-vizsgálatok a lágyrészek részletes ábrázolását mutatják be a szervezetben. Az MRI-vizsgálatok azonban röntgensugarak helyett rádiós hullámokat és erős mágneseket használnak. A kontrasztanyag neve gadolínium bejuthat a vénába a vizsgálat előtt, hogy jobban megnézhesse a részleteket.
Az MRI-vizsgálatok nagyon egyértelmű képet adhatnak a prosztatáról, és megmutatják, hogy a rák a prosztatán kívülre kerül-e a szeminjektív hólyagokba vagy más közeli struktúrákba. Ez nagyon fontos lehet a kezelési lehetőségek meghatározásához. De mint a CT vizsgálatok, az MRI vizsgálatok általában nem szükségesek az újonnan diagnosztizált prosztata-daganatok esetében, amelyek valószínűleg a prosztatára korlátozódnak más tényezők alapján.
Az MRI pontosságának javítása érdekében lehet, hogy van egy szonda, az úgynevezett endorectális tekercs, a végbélen belül helyezkednek el a beolvasáshoz. Ez kényelmetlen lehet. Szükség esetén a szkennelés előtt az álmosságot (szedációt) előállítani.
Nyirokcsomó biopszia
A nyirokcsomó biopsziában, más néven nyirokcsomó-disszekció vagy nyirokcsomó, egy vagy több nyirokcsomót eltávolítanak annak megállapítására, hogy vannak-e rákos sejtjei. Ez nem nagyon történik a prosztatarák esetében, de fel lehet használni annak megállapítására, hogy a rák terjedt-e a prosztatától a közeli nyirokcsomókig.
A biopszia a prosztatarák kezelésére szolgáló műtét során
A sebész ugyanabban a műveletben eltávolíthatja a nyirokcsomókat a medencében, mint a prosztata eltávolítása. radikális prosztatektómia (lásd Prosztata-rák műtét).
Ha a daganatos megbetegedések (például a magas PSA-szint vagy magas Gleason-pontszám) alapján a sebész elszaporodhat, előfordulhat, hogy a sebész eltávolít néhány nyirokcsomót a prosztata mirigy eltávolítása előtt.
Néha a csomópontokat azonnal megnézzük, miközben még érzéstelenítés alatt vagyunk, hogy segítsünk a sebésznek eldönteni, folytatják-e a radikális prostatectomiát. Ezt nevezik a fagyasztott rész mert a szövetminta megfagyott, mielőtt a vékony szeleteket mikroszkóp alatt ellenőrizni lehetne. Ha a csomópontok rákos sejteket tartalmaznak, a művelet leállítható (a prosztata helyén marad). Ez akkor történhet, ha a sebész úgy érzi, hogy a prosztata eltávolítása nem valószínű, hogy gyógyítja a rákot, de valószínűleg komoly szövődményekhez vagy mellékhatásokhoz vezetne.
Gyakrabban (főként ha a rákos megbetegedések esélye alacsony), egy fagyasztott részvizsgát nem végeznek el. Ehelyett a nyirokcsomókat és a prosztatát eltávolítják, majd elküldik a laborba, hogy megvizsgálják. A labor eredményei általában több nappal a műtét után érhetők el.
A nyirokcsomó biopszia külön eljárásként
A nyirokcsomó-biopsziát ritkán végezik el külön eljárásként. Néha alkalmazzák, ha nem tervezik a radikális prosztatektómitást (például olyan férfiak számára, akik sugárterápiás kezelést választanak), de amikor még mindig fontos tudni, hogy a nyirokcsomók rákot tartalmaznak.
Laparoszkópos biopszia: A laparoszkóp hosszú, karcsú cső, egy kis videokamerával a végén, amelyet apró vágáson keresztül a hasba helyeznek. Ez lehetővé teszi a sebésznek a has és a medence belsejében való megjelenését anélkül, hogy nagy vágást (bemetszést) kellene tennie. További apró bemetszéseket teszünk a hosszú távú műszerek beillesztésére, amelyek eltávolítják a nyirokcsomókat a prosztata köré, majd elküldjük a laborba.
Mivel nincsenek nagy bemetszések, a legtöbb ember csak 1 vagy 2 nap alatt teljesen felépül, és a művelet nagyon kis hegeket hagy maga után.
Finom tűszívás (FNA): Ha a nyirokcsomók képalkotási teszten (pl. CT vagy MRI vizsgálat) megnagyobbodnak, akkor az orvos egy kinagyított csomópontból egy sejtmintát vehet fel egy finom tűs aspiráció (FNA).
Ehhez az orvos CT szkennelési képet használ, amely egy hosszú, üreges tűt irányít az alsó hasban levő bőrön és a kibővített csomóponton. A bőrt helyi érzéstelenítéssel idegesítik a tű behelyezése előtt. A tűhöz rögzített fecskendő lehetővé teszi az orvos számára, hogy a csomópontból kis szövetmintát vegyen be, amelyet a laborba küld el, hogy rákos sejteket keressen.
Néhány órával az eljárás után visszatérhet haza.

Kommentek
Kommenteléshez kérlek, jelentkezz be: